
突然出現大量飛蚊,
數量異常地多
視網膜脫落的治療方法取決於病情的嚴重程度及範圍,常見的手術包括以下幾種:
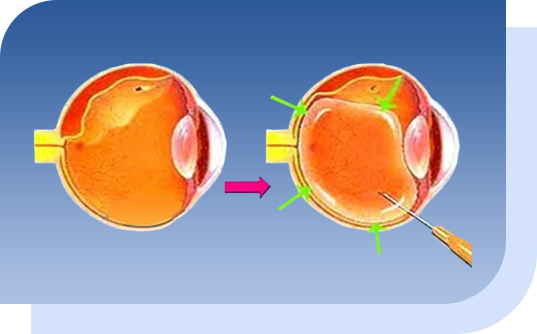
在玻璃體內注入特別的氣泡,再輔以冷凍或視網膜激光治療, 術後病人採用俯臥位,利用氣泡向上浮的特性,將脫落的視網膜頂壓在正常位置,這治療適合視網膜範圍較少、視網膜脫落範圍在眼球內上的三分之一及玻璃體較健康的患者。
利用特殊硅膠或海綿墊,對視網膜脫落位置的鞏膜產生壓力,使鞏膜向內凸起,頂住脫落的視網膜,使其復位以及封閉撕裂處,讓脫落的視網膜組織與下方的色素上皮層再黏合,有時會再輔以冷凍或視網膜激光治療。這種方法一般適用於發生在較周邊的視網膜脫離。墊壓術在眼球外進行,減少了發生眼內感染的風險。
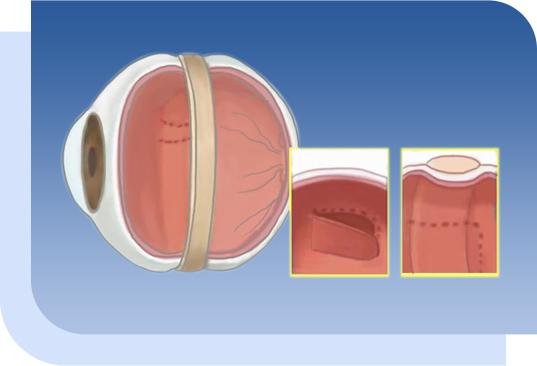

以微創模式,在眼球表面開三個直徑小於一毫米的小洞,直接在眼球內進行玻璃體切除,之後注入擴充性氣體(或者注入硅油),將視網膜頂壓回復到原來正常位置,使得神經視網膜層和色素上皮層重新貼合,術前還會以冷凍或激光的方式把視網膜破孔封上。術後病人需要採取俯臥的位置,保持對視網膜頂壓的力量。

在玻璃體內注入特別的氣泡,再輔以冷凍或視網膜激光治療, 術後病人採用俯臥位,利用氣泡向上浮的特性,將脫落的視網膜頂壓在正常位置,這治療適合視網膜範圍較少、視網膜脫落範圍在眼球內上的三分之一及玻璃體較健康的患者。

利用特殊硅膠或海綿墊,對視網膜脫落位置的鞏膜產生壓力,使鞏膜向內凸起,頂住脫落的視網膜,使其復位以及封閉撕裂處,讓脫落的視網膜組織與下方的色素上皮層再黏合,有時會再輔以冷凍或視網膜激光治療。這種方法一般適用於發生在較周邊的視網膜脫離。墊壓術在眼球外進行,減少了發生眼內感染的風險。

以微創模式,在眼球表面開三個直徑小於一毫米的小洞,直接在眼球內進行玻璃體切除,之後注入擴充性氣體(或者注入硅油),將視網膜頂壓回復到原來正常位置,使得神經視網膜層和色素上皮層重新貼合,術前還會以冷凍或激光的方式把視網膜破孔封上。術後病人需要採取俯臥的位置,保持對視網膜頂壓的力量。
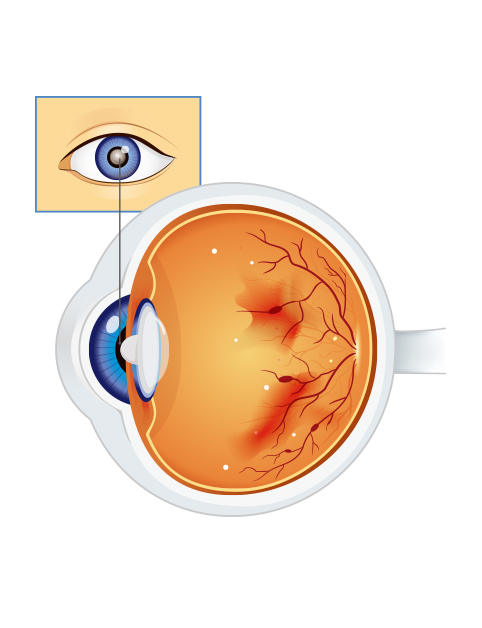
視網膜是一片厚度不到0.5毫米的透明薄膜,是眼球壁的最內層,佈滿感光神經細胞。視網膜是眼內最重要、最複雜但又最脆弱的部分。視網膜一面與玻璃體接觸,另一面緊貼著脈胳膜。視網膜的作用像是相機的菲林,將接收到的光線和影像轉化成神經電信號,再傳送到大腦的視覺中樞,讓我們可以「看見」。視網膜共有十層,第一至九層稱為「感覺神經視網膜」,第十層則稱為「視網膜色素上皮層」,其中色素上皮層主要負責血液及營養供應以及處理代謝所產生的“廢料”。
視網膜脫落是一種較嚴重的 眼科急症,泛指「感覺神經視網膜」和「視網膜色素上皮層」互相分離,令「感覺神經視網膜」無法得到足夠的血液和營養,新陳代謝產生的廢料也無法被運走。如果脫離狀態持續,「感覺神經視網膜」上的神經細胞會逐漸死亡,看上去原本柔軟而透明的視網膜變得僵硬而發白,情況好比相機的菲林走了光一樣,視網膜無法再正常感應影像的光影信號,也無法將信號傳送到大腦。
視網膜脫落主要原因是視網膜周邊出現退化或變薄,伴隨玻璃體退化或液化。當玻璃體突然收縮時,可能牽扯到視網膜退化的部位,形成裂孔。液化的玻璃體經裂孔滲入,進一步使視網膜剝離。

近視:度數愈深,
風險愈高

有視網膜脫落
家族遺傳史

眼睛曾受外傷
眼內手術史

眼部有腫瘤
眼內發炎

糖尿上眼
(糖尿性視網膜病變)
早期視網膜脫落可能沒有任何症狀,或者出現以下情況︰
突然出現大量飛蚊,
數量異常地多

視野中出現
閃光或黑影

眼前固定黑影

視野缺失、視力
突然明顯下降


突然出現大量飛蚊,
數量異常地多

視野中出現
閃光或黑影

眼前固定黑影

視野缺失、視力
突然明顯下降
糖尿上眼學名為「糖尿性視網膜病變」,是糖尿病的併發症,會影響患者眼睛健康。不論是一型糖尿病或二型糖尿病的患者,長期血糖偏高都會損傷血管內皮細胞,都有機會引起糖尿上眼。幾乎所有一型糖尿病患者在發病後15至20年後都會受到視網膜病變影響,其中兩至三成的患者更有失明之虞,而超過六成的二型患者會有不同程度的視網膜病變。
糖尿病視網膜病變初期通常是無聲無息,多數病人沒有明顯症狀,視功能不受影響。但若血糖控制不穩定,血管內皮細胞就會受到永久破壞,引起一連串的眼底病變,如:微血管瘤、糖尿黃斑水腫、視網膜新生血管,甚至視網膜脫落或繼發性青光眼,嚴重者更有失明的危機。如能及早發現並進行針對性治療,病人的視功能大多能保持。因此糖尿病患者應定期檢查眼底,以免視力受損。
預防視網膜脫離可以採取措施降低風險:
如果你有近視(尤其是高度近視,600度或以上),眼科檢查是很重要。因為近視使你更容易發生視網膜脫離。而且眼睛檢查中應包含散瞳檢查,以發現有沒有視網膜撕裂先兆。

在進行劇烈運動或進行其他高風險活動(例如過山車、碰碰車、潛水、跳傘、蹦極)時,請使用護目鏡或其他保護眼睛的裝備。
如果你發現視網膜脫落症狀(突然看到很多飛蚊症和閃光),請立即諮詢您的眼科醫生進行全面的眼科檢查。

如果你有近視(尤其是高度近視,600度或以上),眼科檢查是很重要。因為近視使你更容易發生視網膜脫離。而且眼睛檢查中應包含散瞳檢查,以發現有沒有視網膜撕裂先兆。

在進行劇烈運動或進行其他高風險活動(例如過山車、碰碰車、潛水、跳傘、蹦極)時,請使用護目鏡或其他保護眼睛的裝備。

如果你發現視網膜脫落症狀(突然看到很多飛蚊症和閃光),請立即諮詢您的眼科醫生進行全面的眼科檢查。
飛蚊症會引致視網膜脫落?
隨著年齡增長,眼睛玻璃體會逐漸收縮、液化,部分退化的細胞聚集成塊,形成不同形狀的黑點或陰影在視野中飄動,彷彿蚊子在眼前飛舞。飛蚊症可分為良性和惡性兩種情況。良性飛蚊屬於自然生理現象,通常無需擔憂。而惡性飛蚊則可能表現為短時間內飛蚊數量明顯增加、範圍擴大,或伴隨眼前閃光增加,這可能是視網膜脫落的徵兆。
揉眼睛會致視網膜脫落?
揉眼睛本身不會直接引起視網膜脫落,但對於某些高危人群(如高度近視患者),頻繁且用力揉眼可能會對眼部結構造成壓力,增加視網膜受損或脫落的風險。由於高度近視者的眼軸較長,視網膜被過度拉伸變薄,更容易出現破裂或穿孔,在這種情況下,用力揉眼可能對眼睛造成嚴重傷害。
視網膜脫落一定要做手術嗎?
視網膜脫落屬於眼科急症,患者有可能永久失去視力,因此必須盡快治療。治療以激光或手術為主︰如果視網膜脫落範圍較小,沒有內液通過裂孔進入視網膜後方,則眼部激光已經可以固定視網膜;但若範圍較大,手術是主要的醫治方法。
視網膜脫落會復發嗎?
視網膜脫落可能會有復發的風險,特別是曾經因眼部外傷、糖尿病性視網膜病變或高度近視而導致視網膜脫落的患者,其復發機率相對較高。為了降低風險,建議養成正確的用眼習慣,例如避免長時間或近距離使用電子螢幕及閱讀,確保使用電子產品時有足夠光線,並讓眼睛獲得充分的休息。此外,定期進行眼科檢查也有助於及早發現潛在問題,守護視力健康。
視網膜脫落會自然好嗎?
視網膜脫落無法自行痊癒,必須透過手術治療。若延誤治療,可能導致視力永久受損甚至失明,建議及早就醫,避免病情惡化。
經常反白眼會導致視網膜脫落?
經常反白眼一般不會導致視網膜脫落,因為它屬於眼部正常運動範圍,不會過度拉扯視網膜。但若幅度過大,露出大部分眼白,長期下來可能對眼部結構造成負擔,增加視網膜脫落的風險。
「視網膜穿窿/視網膜穿孔」時,如何修補以防止進一步脫落?
視網膜出現裂孔時,醫生通常會採用視網膜激光治療來固定視網膜,防止進一步脫落。