正常人看事物時,雙眼視軸平行,可以望向同一方向。而斜視是指雙眼看東西時視軸不平行,導致其中一個眼球外斜或內斜(向內、向外、向上或向上傾斜)。若仍處於視覺發育時期,斜視引致其中一隻眼睛經常偏離視軸,大腦可能會抑制該眼睛的影像,久而久之小朋友會慣性棄用斜視眼,從而造成斜視眼視力發育不良,變成弱視眼。
為甚麼會有斜視?腦部、腦神經、眼睛或眼球肌肉的先天性缺陷,或後天的疾病、損傷,又或者是屈光不正(近視或遠視)都可能導致兒童斜視。
常見的斜視種類主要分為內斜視、外斜視、上斜視和下斜視
小朋友看東西向前直望時,斜視眼斜向鼻樑方向為內斜視,斜向耳朵方向為外斜視。
 正常眼位
正常眼位
 內斜視
內斜視
 外斜視
外斜視
小朋友看東西向前直望時,斜視眼向上斜為上斜視,向下斜為下斜視。
 正常眼位
正常眼位
 上斜視
上斜視
 下斜視
下斜視
真斜視和假斜視的區別在於, 假斜視是指從外觀上兩隻眼珠位置看似有偏差,視軸並沒有出現不平行的狀況,而且不會影響正常視力發展,嬰幼兒最常見有「假內斜視」(俗稱「假鬥雞眼」)。



當孩子眼部輪廓還未發育完全,如鼻樑扁平,雙眼會顯得較靠近鼻樑且眼球鞏膜露出的部分較小,產生斜視的錯覺。但當用手指把鼻樑旁的皮膚輕輕地捏起,就會發現斜視消失。隨著兒童日漸長大,鼻樑長高,兩旁皮膚自然拉起,假斜視會逐漸消失。
若孩子於日常生活上有任何以下6種情況,包括:眼睛持續看起來不正常、看東西時雙眼沒有同步移動、單眼或遮盖一隻眼睛看電視或書、經常側頭看東西、經常瞇眼、眼睛經常出現眼水。家長應盡快諮詢專科醫生,作詳細檢查及診斷。
 1
1
眼睛持續看起來不正常
 2
2
看東西時雙眼沒有同步移動,
即一隻眼望向一方,
另一隻沒有跟隨
 3
3
單眼或遮蓋一隻眼睛
看電視或書
 4
4
經常側頭看東西
 5
5
經常瞇眼、斜側
凝望、眨眼、揉眼睛
 6
6
經常眼淚汪汪
若孩子於日常生活上有任何以下情況,包括:眼鏡矯正、視軸矯形運動、遮蓋治療、手術矯正家長應盡快諮詢專科醫生,作詳細檢查及診斷。

當孩子眼部輪廓還未發育完全,如鼻樑扁平,雙眼會顯得較靠近鼻樑且眼球鞏膜露出的部分較小,產生斜視的錯覺。但當用手指把鼻樑旁的皮膚輕輕地捏起,就會發現斜視消失。隨著兒童日漸長大,鼻樑長高,兩旁皮膚自然拉起,假斜視會逐漸消失。
視軸矯形運動有很多種類,外斜視患者可做眼球肌肉匯聚運動,俗稱「鬥雞練習」。而內斜視患者則可做眼球肌肉放鬆運動。視軸矯形運動也可以鍛煉雙眼單一視功能,幫助斜視患者加強或重新建立視覺立體感。
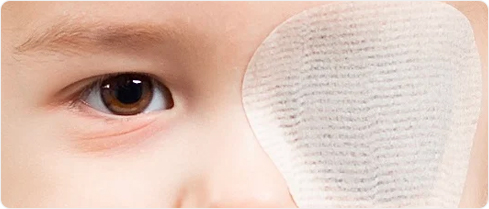
由於不少斜視患者也有弱視問題,透過遮眼治療法(用眼貼或特製眼鏡遮蓋正常的眼睛),遮蔽正常的眼睛,驅使患者多用有弱視的眼睛,藉以鍛煉弱視眼及恢復其功能。每天遮眼的時間及療程時期視乎患者的年齡和弱視的嚴重程度,當弱視眼的視力有改善,在眼科醫生的評估及指導下可停止遮眼治療。
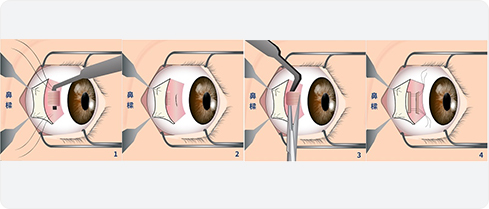
手術一般是治療斜視的最後一步,透過改變眼球肌肉的鬆緊程度,使得雙眼視軸回復平衡,治療斜視。手術的時機牽涉多方面的考慮,病人接受手術的時機因人而異,斜視患者在接受手術前必須咨詢眼科醫生的意見。

嬰兒出生時視功能並未發育完成,隨著外界的刺激才慢慢發展出各種視覺機能,而出生後到3歲期間是視功能發育最重要的階段。如果發育受到不良的影響,就有可能導致弱視。弱視患者無法透過配戴眼鏡、動手術或其他任何方法,達致正常視力水平,無論看遠或近的景物都模糊不清。
弱視的種類可以分為斜視性弱視、屈光參差性弱視、屈光不正性弱視、視覺剝奪性弱視、先天性弱視 5大種類。
斜視性弱視常見於患有斜視或曾有斜視的4歲以下兒童。患者兩眼視線不平行,大腦皮質會主動抑制斜視眼生成影像,並形成弱視。


兩眼視力不同,視網膜成像大小與清晰度都不同。兩眼屈光度數相差300度以上人士,屈光度較高的眼睛會常形成弱視和斜視。
多發生在高度近視、遠視及散光而未戴矯正眼鏡的兒童或成年人。多數為近視600度以上、遠視500度以上、散光大過或等於200度人士。


嬰兒期上瞼下垂、角膜混濁、先天性白內障,阻擋光線進入的時間太長,使光線不能刺激眼球、妨礙或阻斷黃斑接受視覺刺激,因而產生弱視。
發病原因尚未明確,可能由於出生後視網膜出血或視神經病變而影響視功能的正常發育,有些則是由眼球震顫全色盲等引起。
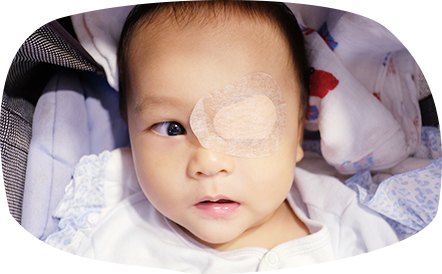
弱視的治療效果與年齡密切相關,年齡愈小,治療的效果愈好,當中治療方法包括配載眼鏡、遮蓋吸治療 、滴散瞳藥水。
由於每個孩子的視功能情況都不一樣,眼科專科醫生需要為孩子制定針對性治原方案,還需根據患者進展情況而適時調整。
 配戴眼鏡
配戴眼鏡部分輕微弱視的小朋友,可以透過配戴正確度數的眼鏡矯正屈光不正,從而使兩隻眼睛一起看東西和改善視力。爲保證矯正效果,孩子大多數時間都需要戴著眼鏡。

 遮蓋治療(遮眼治療)
遮蓋治療(遮眼治療)透過遮蓋正常眼睛,讓弱視眼鍛鍊出正常視力。療程的時間要視乎孩子弱視的嚴重程度、年齡、孩子及家長在遮眼治療上的合作程度而決定。治療過程中,孩子需要定期覆診,由眼科專科醫生檢查正常眼睛和弱視眼睛的視力,並按治療進度調節遮眼時間。如果療程有效,會慢慢減少遮眼時間,直到弱視眼能追上正常視力。
遮眼訓練對治療弱視有一定的幫助,若需治療建議盡早進行,愈早治療,效果愈理想。如果8歲後才發現患有弱視,治癒弱眼視力的機會則會較低。

 滴散瞳藥水
滴散瞳藥水如小朋友因外觀、不適或皮膚敏感而不願意遮眼,眼科專科醫生會建議家長考慮用散瞳藥水使主力眼近距離視力模糊,從而促使小朋友多使用弱視眼。

家長應定時帶小朋友檢查視力,及早發現和找出成因。愈早發現和開始治療效果愈好,而治療成效亦需要家長和小朋友配合,才可以有效提升小朋友視力。


弱視會受遺傳影響嗎?
如果父母有高度數近視、而且雙眼度數差距大等,有機會將此因素遺傳給兒童,令兒童患上弱視的風險增加。
如果懷疑兒童患上弱視,是否必須進行治療?
弱視是與腦部神經發展有關,若錯失治療黃金期,日後再重新刺激視覺神經發展,有可能會對日後視力造成永久性損害,即使兒童日各後再配戴眼鏡或進行矯視亦未必能夠達至正常視力水平。
進行矯視手術可以解決弱視問題?
弱視是由於視覺中的樞神經發育不全引致,即使進行矯視手術只能改善弱視人士自身屈光不正問題,並不能改善腦部神經發展,因此矯視手術作用有限。
如成年後才發現有弱視,治癒機會大嗎?
視覺中樞神經發育大概在兒童 8 歲左右完成發育,因此 8 歲前是治療弱視的黃金期,越早治療成功機會越大。若成年後進行治療並非完全無法改善弱視,但效果不及幼童時期。